
© Stefan Weger
Ein Jahr auf der Corona-Station: Wie die dritte Welle Intensivpflegekräfte ans Limit bringt
Seit einem Jahr kämpfen Pflegerinnen und Pfleger auf den Intensivstationen gegen Covid-19. Viele vergessen ihre Leistung, ihre Belastung. Wir nicht.
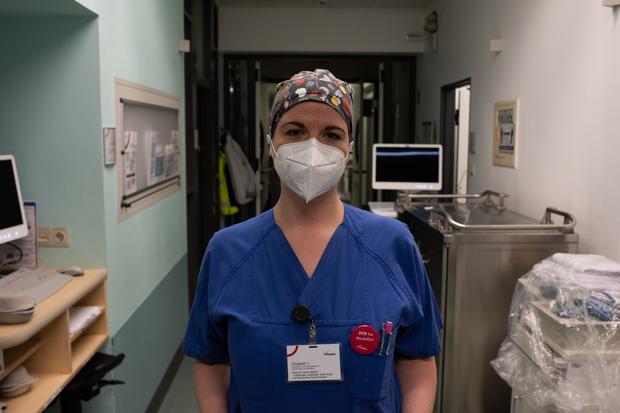
Die Spätschicht läuft seit drei, vier Minuten, da schlägt der Alarm an. Ein Piepton dröhnt durch den Flur. Am Stationstresen schaut Elizabeth Tödter auf einen Monitor: Irgendwo stimmen die Blutwerte nicht, eine Kollegin übernimmt. Tödter merkt nun, dass woanders die Sondenkost leer ist: „Ich muss mal ins Zimmer.“ Ehe sie ans Krankenbett kann, wird es dauern.
Der Patient, Mitte 50, Diabetiker, künstliches Koma, liegt seit zwei Wochen auf der Station. Die Lunge von Virusvariante B.1.1.7, der britischen Corona-Mutation, befallen. Der Mann wird über einen Schlauch ernährt, über einen anderen beatmet. Am Bett stehen High-Tech-Geräte, ein Krankenzimmer wie eine Raumstation.
Ohne die Maschinen, ohne die Intensivpflegerin Elizabeth Tödter wäre der Patient längst gestorben. Sie selbst würde es so nie sagen: Tödter rettet ständig Leben.
© Stefan Weger
Ein Aprilnachmittag, Berlin-Neukölln, Vivantes-Krankenhaus, Klinik für Innere Medizin, Kardiologie und Intensivmedizin, Station 2.
In der ersten Welle wurde die 2 zur Covid-19-Station, als die Klinik umgerüstet wurde: Flatterband, Warnschilder, Schleusen. Dutzende, die an dem Lungenleiden zu sterben drohten, wurden hier gerettet. Dutzende starben.
Noch wird in Deutschland zu wenig gegen Sars-Cov-2 geimpft, um flächendeckend Neuansteckungen zu verhindern. Auch wenn die Zahl derjenigen, die nach einer Infektion stationär versorgt werden prozentual gering ist: Werden Zehntausende angesteckt, landen Hunderte in einem Intensivbett. Wie gut die Pflegekräfte auf den Intensivstationen nach fast 14 Monaten Ausnahmezustand arbeiten, entscheidet darüber, wie viele Infizierte an dem Virus sterben.

© Stefan Weger
Auf Station 2 betreuen 64 Pflegekräfte und 30 Ärzte derzeit 19 Covid-19-Patienten. Nicht alle Kollegen arbeiten Vollzeit, ab und zu sind einige krank, zudem teilen sich alle auf drei Schichten auf – früh, spät, nachts. So versorgt im Schnitt jede Pflegekraft fast drei Patienten. „Das ist zu schaffen, aber nur, wenn alle Alles geben“, sagt Tödter und holt Latexhandschuhe aus einem Schrank. „Jetzt mal bitte zur Seite treten.“
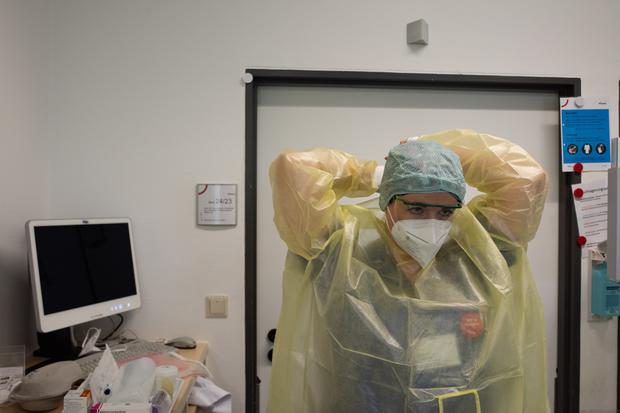
Bevor Tödter im Zimmer die Sondenkost auffüllt, also die Flüssignahrung für den Beatmungspatienten, muss sie sich nicht nur desinfizieren. Über jede Hand zieht Tödter zwei Handschuhe, damit sie diese am Bett einfacher wechseln kann, das Ersatzpaar also schon trägt. Dazu Einweg-Ganzkörper-Kittel, Schutzbrille, Haube.
© Stefan Weger
„Die Haube habe ich mir schon in der ersten Welle besorgt“, sagt Tödter. „Sie hält mich davon ab, in den Haaren zu fummeln, was schlecht für die Desinfektion wäre.“
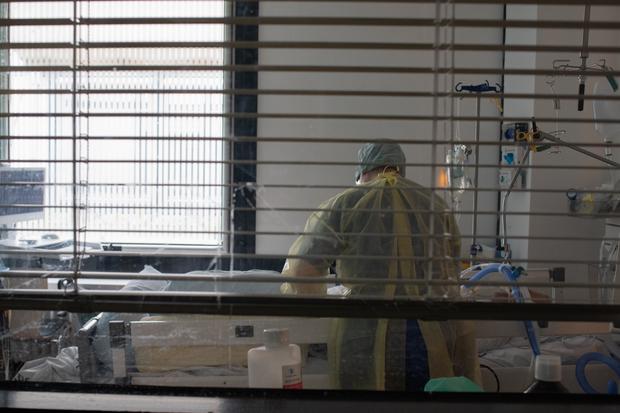
Was eine Intensivstation ist, legen Kliniken, Politik, Krankenkassen fest. Grob vereinfacht, verfügen Kliniken über Intensivbetten, wenn Patienten darin ständig überwacht und von Personal mit entsprechender Spezialausbildung versorgt werden. Das vergüten die Kassen deutlich besser als Normalstationen. Zudem werden Patienten im Schnitt stetig älter, leiden öfter unter Demenz, brauchen also Intensivbetten. Deren Zahl stieg über Jahre, während Normalstationen kleiner wurden.
© Stefan Weger
Als die Coronakrise die Welt erfasste, rüsteten Klinikleiter weitere Normalbetten um, schickten Pflegekräfte zur Weiterbildung, um sie für Intensivstationen fit zu machen. Gesundheitsminister Jens Spahn, CDU, gab den Kliniken 50.000 Euro pro neuem Intensiv-Platz. In der zweiten Welle reichten die Betten noch. Und in der dritten?
Die Zahl der Pflegekräfte in Deutschlands Kliniken blieb in den letzten Jahren bei knapp 330.000 fast stabil. Allerdings stieg in der alternden Gesellschaft die Zahl der Patienten. Neuköllns Notaufnahme war für 25.000 Patienten im Jahr ausgelegt, 2019 – vor Corona – kamen 80.000.

© Stefan Weger
Wie viele der Pflegekräfte in Deutschland auf Intensivstationen eingesetzt werden können, schwankt – ebenso wie die Zahl derer, die sich dort um Covid-19-Patienten kümmern können. Denn oft vergessen wird, dass auch in der Pandemie täglich Unfallopfer, Altersschwache, Tumorpatienten behandelt werden müssen. Es lassen sich, je nach Einzugsgebiet einer Klinik, allenfalls die Hälfte der Operationen verschieben. Kommen also massenhaft Covid-19-Intensivpatienten an, müssten Ärzte und Pflegekräfte wie die Maschinen neben den Betten funktionieren.
Zusammen mit jenen Reserven, die innerhalb einer Woche verfügbar sein sollen, gibt es bundesweit fast 33.000 Intensivbetten. Knapp 21.100 dieser Plätze sind belegt, davon 5050 mit Covid-19-Fällen. Das sind 650 weniger als auf dem vorläufigen Höhepunkt der Pandemie im Januar – nur dass viele Profis nun ausgebrannt sind.

© Stefan Weger
Tödter merkt man das nicht an. Sie steht jetzt am Krankenbett, prüft die Geräte, justiert nach, tupft den Patienten ab, muss dabei feinfühlig bleiben: Der schwache Patient, die Schläuche, die vielen Geräte – ein Fehler kann tödlich sein.
Letztlich auch für die Helfer. Deren Infektionsrisiko ist höher, zumal anfangs Schutzmasken knapp waren. Tödter hatte selbst Corona. Im Herbst war sie zwei Wochen in Quarantäne, „zum Glück ein milder Verlauf“, wie sie sagt.
Covid-19-Patienten werden oft auf den Bauch gedreht, weil sich die Gase in ihrer schwachen Lunge sonst nicht austauschen. Mit all den Schläuchen, dazu den üblichen Körpergewichten von 80, 90, 100 Kilogramm, kann Tödter allein einen Patienten nicht umdrehen. Drei, vier Leute sind nötig. Das erfordert viel Planen, denn die Kollegen mal eben dazu holen, geht kaum noch. Virusbedingt sind alle Türen ständig zu, der einst übliche Ruf über den Flur ist unmöglich.

© Stefan Weger
Nach 15 Minuten ist die Sondenkost nachgefüllt, Tödter schwitzt. Derart umfassender Schutz war „früher“, wie sie sagt, nur nötig, wenn Patienten mit MRSA, Norovirus, Tuberkulose da waren. Heute sind alle ständig vermummt. Weil insbesondere Ältere oft desorientiert, leicht zu verunsichern sind, kommt es zu tragischen Momenten. Einer von Tödters Patienten rief mit dem Handy 112 an: Er wusste nicht, wo er war, seine Pflegerin konnte selten ins Zimmer, wobei der Patient sie unter der Maske ohnehin kaum erkannte. „Wir waren früher viel öfter am Bett“, sagt Tödter. „Nun sind sogar Verwandtenbesuche untersagt.“
Wieder geht Alarm los. Sinkende Sauerstoffsättigung einer Patientin, Ende 60, leichte Demenz. In voller Montur geht ein Kollege ins Zimmer.
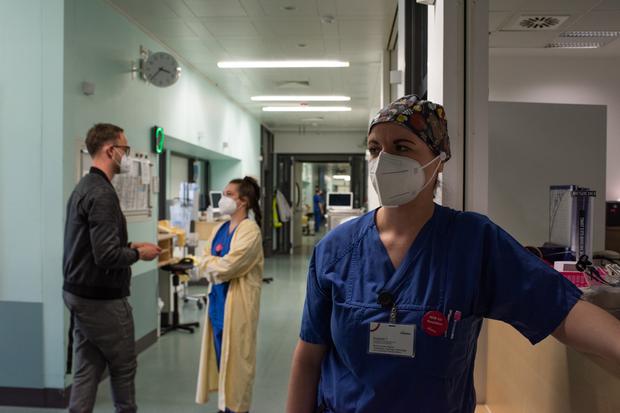
Nicht nur psychologisch, auch dermatologisch gesehen, sagen Ärzte, sei die Zeit für das Personal desaströs. Seit Monaten acht Stunden täglich mit Maske über Nase, Mund, Kinn: Es gibt Mitarbeiter, die so unter Ausschlag leiden, dass es Vivantes-Sprechstunden für Masken-Dermatitis gibt.
© Stefan Weger
„Haste den BTM-Schlüssel?“, fragt ein Kollege, als Tödter zum Pausenraum läuft. Den Schlüssel für den Betäubungsmittel-Schrank, in dem die harten Medikamente liegen, verwalten auf den Stationen meist erfahrene Mitarbeiter.
Elizabeth Tödter, 33, begann 2008 mit der Krankenpflege-Ausbildung, qualifizierte sich dann zur Fachkraft für Intensivpflege und Anästhesie. Tödter hat Unfallopfer, Niedergestochene, Hochbetagte mit Multiorganversagen versorgt, sah Leid und Tod. Und doch erschwert die Pandemie die Arbeit auf der Station zusätzlich.
Intensivstationen sahen schon vor der Coronakrise wie Raumschiffe aus. Nun gibt es oft noch mehr Maschinen. Der Patient mit der Magensonde, deren Schlauch durch die Nase in die Speiseröhre führt, wird zudem durch einen Tubus beatmet, der durch den Mund in die Luftröhre gelegt wurde. Dazu fließen Medikamente über einen Katheter in der Leiste in die Blutbahn.
Intensivpflegekräfte müssen behutsam und zupackend, pharmakologisch geschult und technisch versiert sein. Dem Tod müssen sie, anders lässt sich das kaum sagen, ins Auge sehen. Und in der Pandemie sind sie zu Funkern geworden. Weil alle Türen zu sind, niemand über den Flur ruft, kann sich jeder ein Babyfon vom Stationstresen nehmen. Wie Polizisten funken die Kollegen im Ernstfall von einem Raum zum anderen.

© Stefan Weger
Tödter bestätigt, dass die Patienten im vergangenen Jahr älter waren, sich in der aktuellen, von den Corona-Mutationen dominierten dritten Welle mehr Jüngere infizieren. Sie sterben – bislang – seltener, erkranken aber ebenfalls schwer.
Im Klinikum Neukölln haben sie unlängst eine Frau beatmet, Anfang 30. Ihr Zustand verschlechterte sich so sehr, dass Tödters Kollegen die Patientin an die Charité verlegten. Das sehen die Pläne in Berlin vor, denn die Universitätsklinik ist für die schwersten Covid-19-Fälle ausgerüstet, verfügt über 35 der 40 „Ecmos“ in Berlin. So werden die Geräte für ein Verfahren – „extrakorporale Membranoxygenierung“ – genannt, bei dem ausgefallene Organe lebensbedrohlich Erkrankter temporär ersetzt werden. Von den 40 Ecmo-Maschinen waren letzte Woche fünf frei.
© Stefan Weger
Dass Pflegekräfte an einer Front stehen, darüber waren sich die meisten vor der Coronakrise einig. Bevor die Pandemie den Anspruch der Weltgesundheitsorganisation schonungslos testen würde, hatte die WHO 2020 zum „Jahr der Pflegekräfte und Hebammen“ erklärt.
Tatsächlich, das mag einige wundern, hat der deutsche Gesundheitsminister mehr für die Pflege getan als seine Vorgänger. Spahn löste die Pflege-Finanzierung aus den knappen Fallpauschalen, mit denen die Kassen die Kliniken pro Diagnose bezahlen. Der Minister machte Mindestbesetzungen pro Schicht zur Pflicht und schuf über Sonderprogramme neue Stellen. Er verschärfte die Regeln auch auf Rat aus den Kliniken – doch nicht nur in Neukölln spüren sie davon noch wenig. In der Pandemie setzte er den gerade eingeführten Personalschlüssel zunächst aus, die dafür nötigen Pflegekräfte gab es ohnehin nicht. Auf der Intensivstation wäre eine Pflegekraft für zwei Patienten da gewesen. Oft waren es drei, vier Patienten. Inzwischen gilt der Personalschlüssel wieder, eingehalten werden kann er nicht immer.
© Stefan Weger
In der ersten Welle standen Wohlmeinende an Fenstern und Balkonen und klatschten für Menschen wie Elizabeth Tödter. Minister Spahn ließ Boni ausschütten, forderte bessere Tarife, nannte die Pflege in der zweiten Welle gar „die soziale Frage der 20er-Jahre“. Immerhin erhalten Pflegekräfte in landeseigenen Kliniken, zu denen Berlins Vivantes-Häuser zählen, bald 8,7 Prozent mehr Lohn, Intensiv-Personal zehn Prozent. Doch in der dritten Welle ist der Applaus verhallt.
Dass alle privaten und kirchlichen Kliniken den neuen Tarif übernehmen, ist unwahrscheinlich. Und die Kassen, von deren Geld das Personal bezahlt wird, mahnen: Die Kosten zahlen letztlich die Versicherten. Sind diejenigen, die klatschten, mit höheren Kassenbeiträgen einverstanden?

© Stefan Weger
Eine erfahrene Intensivpflegerin bekommt mit Nachtschichtzulagen inzwischen in den meisten Häusern ungefähr 4000 Euro Monatsbrutto, fast 1000 Euro mehr als vor zehn Jahren. Doch viele schaffen den Beruf in Vollzeit nicht, weshalb sie mit weniger Lohn leben. Zeitdruck, Stress, auch der von Kassen und Politik erzwungene Papierkram verscheucht das Personal. Unter dem Hashtag „Pflexit“ schreiben Pflegekräfte im Netz nach einem Jahr pandemischer Eskalation von ihrer Wut. Zahlen der Arbeitsagentur zufolge verließen 9000 Fachkräfte die Zunft – just in der Coronakrise. Zehntausende examinierte Pflegekräfte arbeiten seit Jahren in anderen Jobs.
Für erfahrene Kollegen werden vielerorts 5000, 6000, 7000 Euro Startprämien ausgelobt. Allein die neun Vivantes-Kliniken suchen dennoch seit Monaten 200 Pflegekräfte. Zu wenig Männer und Frauen wollten sich bislang drei Jahre lang ausbilden lassen, nachts arbeiten, Todkranke sehen. Was in der Debatte nicht klar geworden zu sein scheint: Pflegekräfte, gerade auf Intensivstationen, sind kaum durch Ärzte zu ersetzen, was letztere zunehmend öffentlich sagen. Sollten die Pflegekräfte dort nicht wie Assistenzärzte ausgestattet, anerkannt, bezahlt werden? Sollte es das einer Gesellschaft der Patienten nicht wert sein?
Tödter muss los, sie wird am anderen Flurende gebraucht. Im Pausenraum hängen Postkarten. Von Angehörigen derjenigen, die auf Station 2 lagen. „Vielen Dank für 39 Tage Behandlung, Pflege, Telefonate, Mut machen“, schrieb eine Familie. Freunde eines Patienten dankten für die „harte Arbeit“, wünschen „starke Nerven“.
Die braucht Elizabeth Tödter bald in der Frühschicht: 3.30 Uhr aufstehen, fertig machen, durch die Stadt fahren, Bericht vom Nachtdienst, Haube, Maske, Handschuhe, Kittel, Brille nicht vergessen. Und um 6 Uhr am Bett des Patienten stehen.
- showPaywall:
- false
- isSubscriber:
- false
- isPaid:
- showPaywallPiano:
- false